El estudio israelí ofrece mejores herramientas de diagnóstico e intervenciones terapéuticas para la infertilidad, las complicaciones del embarazo y las implicaciones a largo plazo para la madre y el bebé.
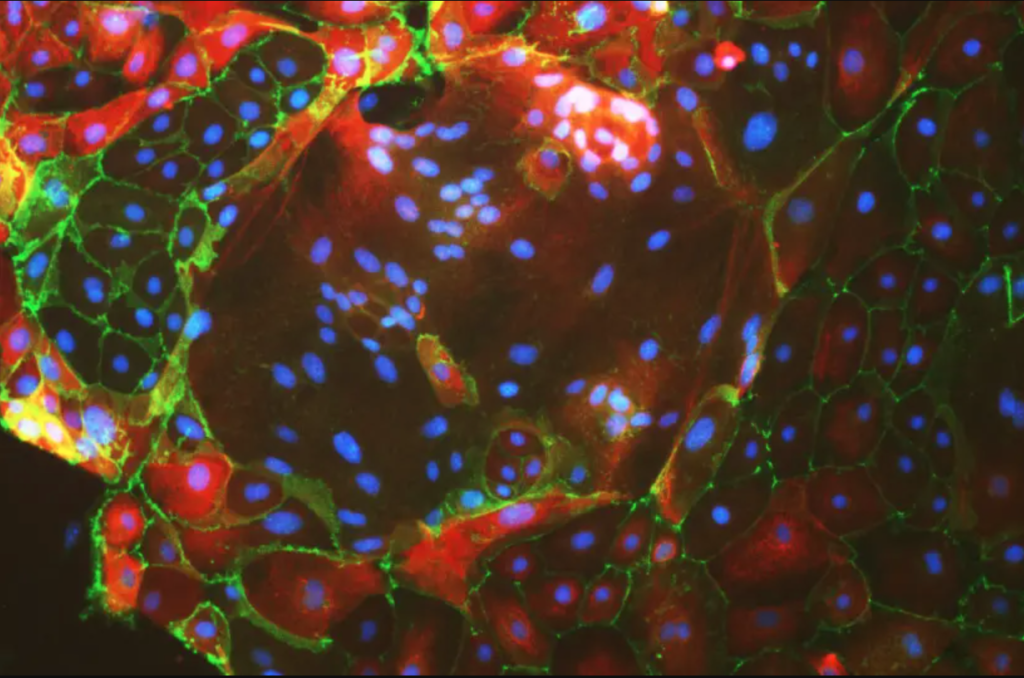
Células multinucleadas de placenta. (Crédito de la foto: MORIYAH NAAMA, BUGANIM LAB)
Investigadores de la Facultad de Medicina de la Universidad Hebrea de Jerusalén (HU) han alcanzado un gran logro al convertir muestras de piel en células de placenta humana funcionales, lo que crea implicaciones significativas para comprender el desarrollo del embarazo, estudiar enfermedades relacionadas con el embarazo y avanzar en terapias celulares.
La investigación de reprogramación celular, dijo el profesor Yossi Buganim y su equipo, abre nuevas vías para investigar las causas de la infertilidad, las complicaciones durante el embarazo y las implicaciones para la salud a largo plazo tanto para las madres como para los bebés. El equipo dijo que sus hallazgos tienen el potencial de «revolucionar» la investigación sobre patologías placentarias y causas genéticas y conducirán a mejores herramientas de diagnóstico e intervenciones terapéuticas.
El estudio acaba de ser publicado bajo el título “Pluripotency-independent induction of human trophoblast stem cells from fibroblasts” en la prestigiosa revista Nature Communications.
La placenta se forma en el útero durante el embarazo, suministra oxígeno y nutrientes al feto en crecimiento y elimina los productos de desecho de su sangre. Unido a la pared del útero, el cordón umbilical del feto surge de la placenta.
Terapia basada en células: investigadores israelíes logran un gran avance al transformar las células de la piel
La reprogramación de células para asumir nuevas identidades ha sido un enfoque del laboratorio que utiliza proteínas especializadas para modificar la expresión génica. Al transformar las células de la piel en otros tipos de células, el equipo puede estudiar enfermedades específicas y el desarrollo potencial de terapias basadas en células, pero acceder a las células de la placenta, que es un órgano crítico en el embarazo, ha sido un desafío durante mucho tiempo debido a problemas técnicos y éticos.
Restricciones
El equipo superó estos obstáculos derivando células placentarias tempranas de muestras de piel para proporcionar un suministro ilimitado de células para estudiar la función de la placenta. Los embarazos complicados pueden arrojar luz sobre los mecanismos detrás de ellos mediante el uso de células derivadas de la piel con la misma composición genética que podría haber contribuido a la disfunción placentaria.
Durante un extenso período de tiempo, todos los intentos de aislar y propagar células madre trofoblásticas humanas (hTSC) in vitro fracasaron debido a la falta de conocimiento de las condiciones de cultivo requeridas para el mantenimiento de estas células. Recientemente, se identificaron tales condiciones de cultivo y, por primera vez, las hTSC se derivaron y propagaron con éxito a partir de blastocistos y placentas del primer trimestre.
Sin embargo, este método no permitió la derivación de hTSC de placentas a término afectadas por la enfermedad, escribieron. “Dado que los trastornos de la placenta se detectan solo en las últimas etapas del embarazo, esta restricción restringió en gran medida el uso de estas células para modelar patologías placentarias e identificar factores de riesgo en las primeras etapas de la implantación.
Alternativamente, la capacidad de convertir fibroblastos en otros tipos de células mediante un número definido de factores de transcripción abre una vía atractiva que resuelve esta limitación, ya que las células mesenquimales pueden aislarse con relativa facilidad del tejido posgestacional, como la placenta a término, la sangre del cordón umbilical o la piel. biopsia después de embarazos afectados por la enfermedad”.
Cómo el equipo de investigación convirtió con éxito las células de la piel
Para lograrlo, el equipo identificó un conjunto de genes que deciden la identidad de las hTSC, las células precursoras responsables del desarrollo de la placenta. Al inducir la expresión de estos genes en las células de la piel, los investigadores convirtieron con éxito las células de la piel en células madre placentarias funcionales y estables. Estas células madre placentarias inducidas mostraron propiedades similares a las de las células obtenidas de embarazos tempranos y tenían la capacidad de dar lugar a diferentes subtipos de células placentarias.
Los análisis completos, incluidas las comparaciones de múltiples ómicas (múltiples ómicas brindan una perspectiva integrada para impulsar el descubrimiento en múltiples niveles de biología) validaron la superioridad de este método sobre los enfoques publicados anteriormente.
El proyecto fue dirigido por el Dr. Moriyah Naama, MD/Ph.D. participante del programa en HU, en colaboración con Moran Rahamim, estudiante de doctorado, y otros miembros del laboratorio Buganim. Los científicos utilizaron pruebas de embarazo de venta libre para evaluar rápidamente sus células reprogramadas, ya que estas células producen varias hormonas del embarazo, incluida la gonadotropina coriónica humana (hCG).
El equipo recibió orientación importante del laboratorio de la Prof. Simcha Yagel en el departamento de obstetricia y ginecología de la Organización Médica Hadassah y del Laboratorio de Investigación de Células Madre en el Centro Médico Shaare Zedek (SZMC) dirigido por la Prof. Rachel Eiges que proporcionó información valiosa y proporcionó muestras críticas de PGD -embriones.
Fuente: JPost- Traducido por UnidosxIsrael
- Un grupo de milicias proiraníes reivindica un ataque con drones contra «un objetivo militar» en Israel
- Comandante de la unidad de cohetes de la Jihad Islámica fue abatido
- Más de 85.000 estudiantes de Quebec se manifiestan por Gaza, piden una intifada y una solución final
- Dificultades en las negociaciones: el Líbano se opone a la libertad de acción de Israel
- Neutralizados 5 terroristas de Hamas que participaron en los asesinatos y secuestros del 7 de octubre